پسوریازیس چیست؟
احتمالا تا به حال نام بیماری پسوریازیس را شنیدهاید آیا میدانید این بیماری چیست و چگونه بهوجود میآید؟ پسوریازیس یک اختلال پوستی است که در آن سرعت تکثیر سلولهای پستی ۱۰ برابر بیشتر از حالت طبیعی است. به دلیل این تکثیر بیش از حد، پوست صورت دچار قرمزی میشود. این بیماری با افزایش سن ظاهر میشود و ممکن است لکههای پوستی بعد از مدتی محو شوند و یا باز در پوست ظاهر شوند. برای آشنایی با این بیماری با مقالهای دیگر از مجله هومکا همراه باشید.
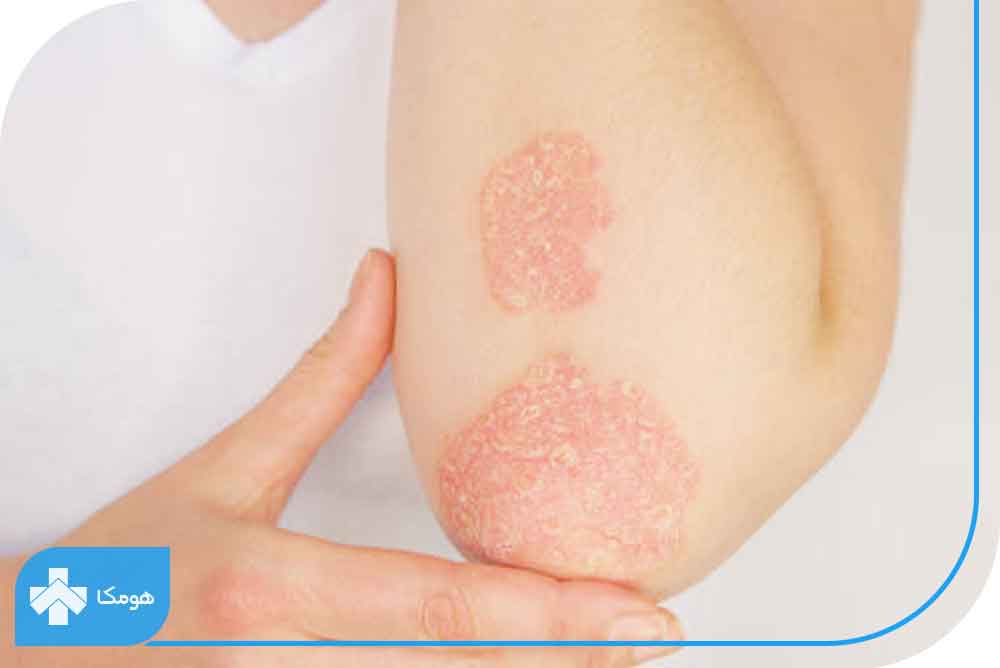
پسوریازیس چیست؟
پسوریازیس یکی از بیماریهای خود ایمنی است که سبب تجمع و انباشتگی سریع سلولهای پوستی میشود. این انباشتگی سبب به وجود آمدن حالت فلسی یا صدفی بر سطح پوست شده و معمولاً یک ناحیه ملتهب و قرمز اطراف آن را احاطه میکند. فلسهای ایجادشده معمولاً به رنگ نقرهای- سفید بوده و بهصورت پلاکهای ضخیم و برآمده دیده میشوند. موارد کمتر شایع این بیماری ناخنها، دهان و اطراف ناحیه تناسلی را تحت تأثیر قرار میدهد. طبق یکی از مطالعات دانشگاهی در سال ۲۰۱۸ ، حدود ۷.۴ میلیون آمریکایی مبتلا به پسوریازیس هستند.
شیوع پسوریازیس در ایران حدود ۲% کل جمعیت است. این بیماری همواره با بیماریهای دیگری مرتبط است و فرد مبتلا ممکن است علاوه بر آن به یکی از بیماریهای زیر نیز مبتلا باشد:
- دیابت نوع دو
- بیماری التهابی روده
- بیماری قلبی
- آرتریت پسوریاتیک
- اضطراب
- افسردگی
علت پدید آمدن پلاکها و پچهای پوستی در پسوریازیس چیست؟
دلیل پدید آمدن پلاکها در این بیماری، تکثیر سریع سلولهای پوستی است. در حالت طبیعی سلولهای پوست در ناحیه عمقی تکثیر شده و بهتدریج به سطح پوست میآیند و پس از مدتی نیز از پوست جداشده و جای خود را به سلولهای تازهتر میدهند. این چرخه هرماه یکبار برای سلولهای پوستی تکرار میشود. اما در افراد مبتلا به پسوریازیس این چرخه سریعتر و روند تکثیر سلولی به دلیل نقص پیش آمده بسیار فعالتر است و به همین علت سلولهای پوستی زمان لازم برای تکمیل چرخه و ریزش و جدا شدن از پوست را ندارند. این روند سبب تجمع غیرعادی سلولهای اپیدرم بر سطح پوست بهویژه در مفصل زانو و آرنج میشود. البته این اشکال صدفی در هر نقطه از بدن ازجمله دستها، پاها، گردن و صورت امکان پدید آمدن دارند.
انواع مختلف پسوریازیس
پسوریازیس پلاکی (plaque)
حالت پلاکی شایعترین نوع پسوریازیس است بهصورتیکه حدود ۸۰ درصد افراد مبتلا، به نوع پلاکی آن مبتلا هستند. در این عارضه پلاکهای ملتهب و قرمز به صورت موضعی در بخشهایی از پوست دیده میشود. این پلاکها عمدتاً با فلسهای نقرهای- سفید پوشیده شده است. چنین پلاکهایی بیشتر بر روی آرنج، زانوها و پوست سر دیده میشود.
پسوریازیس تاولی (Pustular)
این نوع از بیماری در افراد بالغ شایعتر است. در پسوریازیس تاولی، برجستگیهای تاول مانند که داخل آن چرک سفید قرار دارد در برخی از نواحی پوست بهصورت ملتهب و قرمز وجود دارد. این شکل از پسوریازیس بهصورت پچهای محدود و موضعی، برخی نقاط پوست نظیر دستها و پاها را درگیر کرده و گستردگی بالایی ندارد.
پسوریازیس معکوس (inverse)
پسوریازیس معکوس سبب بروز نقاط براق و ملتهب بر روی پوست میشود. این نوع پسوریازیس عمدتاً در زیر بغل، اطراف پستانها، کشاله ران و اطراف ناحیه تناسلی دیده میشود.
پسوریازیس اریترودرمیک (erythrodermic)
این نوع پسوریازیس از نوع شدید بیماری است و شیوع بسیار کمی دارد. در مراحل اولیه این بیماری، سطح وسیعی از پوست همانند آفتابسوختگی قرمز و ملتهب میشود. در مرحله بعدی راشهای قرمز که با سوزش همراه هستند ظاهر میشوند و حدود ۹۰ درصد سطح پوست را در بر میگیرند. معمولاً بیماران در این مرحله از بیماری دچار تب و ضعف عمومی بدن میشوند. ازآنجاکه این نوع از پسوریازیس از بیماریهای پرخطر به شمار میآید افراد مبتلا بایستی تحت نظر پزشک دورههای درمانی را طی نمایند.
پسوریازیس خالدار (Guttae)
نوع خالدار پسوریازیس عمدتاً در کودکان بروز میکند. در این نوع پسوریازیس نقاط صورتی کوچکی بر روی پوست ظاهر میشود. این خالهای صورتی بیشتر بر روی شکم، بازوها و پاها دیده میشود. خالهای صورتی پوست براثر عفونتهای باکتریایی مثل عفونت مجاری تنفسی فوقانی و یا سایر عفونتهای استافیلوکوک تحریکشده و تعداد آنها افزایش مییابد.

علائم پسوریازیس چیست؟
با توجه به وجود انواع مختلف پسوریازیس، علائم این بیماری از فردی به فرد دیگر متفاوت است. در برخی بیماران پراکندگی فلسهای پسوریازیسی کم و اندازه آنها کوچک است اما در برخی دیگر وسعت التهاب پوستی و بثورات ایجادشده وسیع بوده و تا ۹۰ درصد پوست را نیز فرامیگیرد. شایعترین علائم پسوریازیس به شرح زیر است:
- ایجاد پچهای برجسته و ملتهب بر روی پوست
- پدید آمدن فلسهای نقرهای-سفید و یا پلاکهای قرمزرنگ بر روی پوست
- خشکی پوست که ممکن بهسادگی ترکخورده و دچار خونریزی شود
- احساس سوزش و خارش در اطراف پچهای ملتهب
- احساس درد و ورم در ناحیه مفاصل
البته ممکن است یک فرد مبتلا به پسوریازیس تمام این علائم را تجربه نکند. برای مثال در نوع پسوریازیس پلاکی و خالدار علائم خفیف هستند و خونریزی و درد مفاصل بهندرت دیده میشود درحالیکه در پسوریازیس اریترودرمیک که نوع شدید پسوریازیس است بسیاری از علائم بالا ظاهر میشود. بیشتر افراد مبتلا علائم را بهصورت چرخهای تجربه میکنند. در هر دوره به مدت چند روز علائم عود کرده و پس از مدتی دوباره ناپدید و یا شدت آنها بسیار کم میشود. در برخی شرایط ممکن است عوامل محیطی و یا عفونتهای باکتریایی سبب تشدید علائم بالینی شوند.
آیا پسوریازیس مسری است؟
پسوریازیس مسری نیست چراکه عامل این بیماری میکروبی نیست بلکه یک نقص ژنتیکی در چرخه تکثیر سلولهای پوستی است که باعث تولید بیشازحد سلولهای اپیدرم میشود. بنابراین تماس با پلاکهای پوستی فرد مبتلا به پسوریازیس شما را در معرض ابتلا به این بیماری قرار نمیدهد.
چه عواملی در پیدایش پسوریازیس نقش دارند؟
تا چندی قبل عامل ایجاد پسوریازیس مشخص نبود اما تحقیقات یک دهه اخیر نشان داد که دو عامل ژنتیک و سیستم ایمنی در بروز بیماری نقش دارند.
سیستم ایمنی
سیستم ایمنی در بیماران مبتلا به پسوریازیس دچار یک نوع نقص خود ایمنی است و با حمله به سلولهای خودی در پوست، سبب بروز التهاب و زخمهای جلدی میشود. همچنین این حمله منجر به بروز خطا در چرخه سلولی شده که نتیجه آن تولید بیشازحد سلولهای اپیدرمی است. این سلولها که در عمق پوست تولید میشوند بهتدریج به سمت نواحی بالایی پوست حرکت کرده و در آنجا بر روی هم انباشته میشوند. این انباشتگی عمل پدید آمدن پچها و پلاکهای پسوریازیسی است.
عامل ژنتیکی
در ۲ الی ۳ درصد جمعیت، ژنهایی در کروموزومهای افراد وجود دارد که آنها را مستعد به پسوریازیس میکند. اگر در خانواده یا خویشاوندان نزدیک فرد مبتلا به پسوریازیس و یا سایر اختلالات پوستی وجود داشته باشد احتمال ابتلا بالاتر میرود.
تشخیص پسوریازیس چگونه است؟
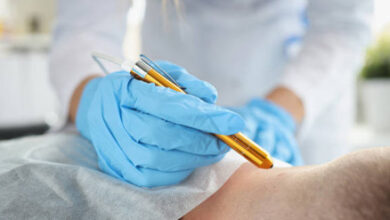
در بیشتر موارد پزشکان قادرند بدون نیاز به آزمایشات تخصصی و صرفاً از طریق معاینات بالینی به وجود این بیماری پی ببرند چراکه علائم پسوریازیس نسبت به سایر اختلالات پوستی آشکارتر بوده و تشخیص آنها دشوار نیست. درصورتیکه پزشک به وجود این بیماری مشکوک باشد سوالاتی در خصوص سابقه فامیلی و یا سایر بیماریهای پوستی از بیمار میپرسد. در برخی موارد اگر از نوع نادر آن باشد تشخیص قطعی بیماری نیازمند آزمایشات تکمیلی است که توسط پزشکان درخواست میشود.
بیوپسی یکی از این آزمایشات است. در این آزمایش نمونه کوچکی از پوست گرفتهشده و برای تشخیص دقیق بیماری به آزمایشگاه تشخیص طبی ارسال میشود. و نوع دقیق پسوریازیس و شدت آن تعیین میشود. در بیشتر موارد نمونه پوستی در مطب پزشک و در هنگام معاینه بالینی دریافت میشود. جهت جلوگیری از ایجاد درد در ناحیه نمونهگیری، پزشک موضع را با تزریق دارو بیحس میکند.

چه عواملی سبب تشدید شدن علائم پسوریازیس میشوند؟
استرس
استرس و اضطراب یکی از علل مهم در عود و تشدید علائم پسوریازیس است. افراد مبتلا میتوانند با یادگیری مهارتهای کنترل استرس و آرامش ذهن، کمک بزرگی به فروکش کردن علائم و افزایش کیفیت زندگی خود نمایند. به دلیل تأثیر مخرب استرس در افزایش پیامرسانهای التهابی در بدن، سیستم ایمنی دچار افزایش حساسیت و اختلال عملکرد شده و نتیجه آن بروز بیشتر پلاکهای پوستی و التهاب است.
مشروبات الکلی
یکی دیگر از عوامل مخرب بر تشدید علائم پسوریازیس استفاده از مشروبات الکلی است. ترکیبات این نوشیدنیها علاوه بر تأثیر مخرب بر روی سلولهای پوستی، سبب اختلال در سیستم ایمنی نیز میشوند که نتیجه آن افزایش التهاب و آسیبهای پوستی است.
جراحتهای پوستی
یک بریدگی، خراش و یا زخم ممکن است سبب تشدید علائم پسوریازیس گردد. این آسیبهای پوستی باعث ایجاد طوفانهای التهابی موضعی در پوست میشوند و اثر تشدیدکننده بر علائم دارند.
برخی داروها
مصرف برخی داروها منجر به تحریک ضایعات پوستی و ایجاد پچهای ملتهب میشود. شایعترین این داروها عبارتاند از:
- داروهای حاوی لیتیم
- داروهای ضد مالاریا
- برخی از داروهای مورداستفاده برای درمان فشارخون
عفونتها
برخی عفونتهای باکتریایی مانند عفونتهای استرپتوکوکی گلو سبب تشدید علائم میشوند. عفونت باکتریایی با تحریک گسترده سیستم ایمنی و افزایش سلولهای سفید، باعث حمله مجدد سلولهای ایمنی به سلوهای خودی موجود در پوست و اپیدرم میشود.
درمان پسوریازیس چگونه است؟
پسوریازیس درمان قطعی ندارد اما برخی داروها و توصیههای درمانی میتواند شدت علائم را کاهش دهد. درمان دارویی به دو شکل است؛ استفاده از پمادهای موضعی و استفاده از داروهای سیستمیک و خوراکی.
همچنین وبسایت webmd در مورد درمان پسوریازیس این چنین میگوید:
بیماری پسوریازیس درمانی ندارد؛ اما تا حد زیادی میتوان علائم آن را (حتی اگر جدی باشد) کنترل کرد. کنترل التهابات ناشی از این اختلال خطر بیماریهای قلبی را نیز کاهش میدهد.
پمادهای موضعی
پماد و کرمهای موضعی که بر روی پوست آسیبدیده استفاده میشوند برای کاهش علائم پسوریازیس نوع خفیف تا متوسط مفید است. این داروها شامل موارد زیر است:
- رتینوئیدهای پوستی
- کورتیکواستروئید
- دیترانول
- پمادهای آنالوگ ویتامین D
- سالیسیلیک اسید
- مرطوب کنندههای پوستی
داروها سیستمیک و خوراکی
برای بیماران مبتلا به نوع شدید پسوریازیس که به درمانهای موضعی پاسخ موثری نمیدهند داروهای خوراکی و یا تزریقی تجویز میشود. با توجه به اثرات جانبی این داروها، پزشکان تنها برای بازه زمانی کوتاهی آنها را تجویز میکنند. این داروها عبارتاند از:
- متوترکسات: این دارو سرکوبکننده سیستم ایمنی بوده و مانع از حرکت سلولهای سفید خون به سمت پوست میشوند. معمولاً این دارو عوارض زیادی ازجمله اختلال در عملکرد کبد، کلیه و مغز استخوان دارد.
- سیکلوسپورین: این دارو نیز سرکوبکننده سیستم ایمنی است و مانع از حمله سلولهای سفید خون به سلولهای پوستی میشود. از عوارض این دارو متورم شدن و التهاب لثهها است. جهت کاهش ابتلا به این عارضه توصیه میشود دندانهای خود را روزانه مسواک زده و از نخ دندان استفاده کنید. همچنین بهمنظور پیشگیری از هر نوع آسیب دندانی بهطور مرتب به دندانپزشک مراجعه نمایید.
- رتینوئیدها: این داروها با کاهش تکثیر سلولی، مانع از انباشتگی سلولهای پوستی و ایجاد پلاکهای پوستی میشوند. با توقف استفاده از این دارو، علائم دوباره ظاهر میشوند. از عوارض دارویی چنین داروهایی میتوان به ریزش مو و التهاب لبها اشاره کرد.
نوردرمانی
در برخی از انواع پسوریازیس میتوان با نوردرمانی و یا بهره گرفتن از اشعه UV نور خورشید علائم را کاهش داد. اشعه UV قادر است سلولهای سفید خون که به سلولهای پوستی حمله کردهاند را از بین ببرد. در پسوریازیسهای نوع وخیم که علائم شدیدی بروز میدهند ترکیب نوردرمانی با داروهای تجویزشده جهت کاهش علائم مفید است.
پسوریازیس ناخن چیست؟
در حدود ۵۰ درصد بیمارانی که به پسوریازیس مبتلا هستند تغییرات ظاهری در ناخنها رخ میدهد. دلیل این علائم، حمله سیستم ایمنی به سلولهای تشکیلدهنده ناخنها است که باعث بروز علائمی همچون لکهای سفید، زرد و یا قرمز بر روی کوتیکول ناخن (پوست شفاف و سخت ناخن) میشود. با گسترش این لکها فضای زیر ناخنها بازتر شده و میتواند منجر به ایجاد عفونتهای باکتریایی و قارچی گردد.
پسوریازیس گوش چیست؟
همانطور که گفته شد پسوریازیس یک اختلال پوستی است که پوست نواحی مختلف بدن ازجمله زانوها، آرنج، دستوپا را درگیر میکند. در برخی موارد، این اختلال قادر است پوست ناحیه گوش را نیز تحت تأثیر قرار دهد. علائم آن در گوش خارجی ممکن است تأثیر ناخوشایندی بر ظاهر و زیبایی فرد داشته باشد اما خوشبختانه تأثیر آن بر شنوایی قابلتوجه نیست و بهراحتی توسط متخصصین گوش، حلق و بینی قابلدرمان است.
تفاوت اگزما و پسوریازیس چیست؟
اگزما یکی از مشکلات پوستی است که براثر خشک شدن بیشازحد پوست در پاسخ به برخی محرکهایی نظیر ضدعفونیکنندههای الکلی، مواد شوینده و یا آلرژنهای تماسی ایجاد میشود. در اگزما علائمی همچون التهاب پوست، پوستهپوسته شدن، ترک خوردن، خارش و قرمزی پوست ایجاد میشود. اما پسوریازیس ناشی از یک مشکل در سیستم ایمنی افراد است که سبب تجمع انباشتگی سلولی بر روی پوست شده و بهصورت پلاکهای برآمده سفیدرنگ قابلتشخیص است.
سخن آخر
پسوریازیس یکی از بیماریهای خود ایمنی پوستی است که درمان بهموقع آن میتواند از پیشروی و حاد شدن بیماری جلوگیری کند. درمان این بیماری به دوصورت سیستمیک و یا موضعی است. اگر این بیماری خفیف باشد بهراحتی با استفاده از درمانهای موضعی مانند مصرف پماد و دارو قابل درمان است. درصورتیکه شما هم به این بیماری مبتلا بودید، میتوانید تجربیات و علائم خود را با در میان بگذارید. همچنین اگر در مورد این بیماری ابهاماتی دارید میتوانید با متخصصین هومکا در ارتباط باشید.
توجه داشته باشید که این مطلب، جایگزین نظرات و توصیههای تخصصی پزشکان نیست و هرگز از این مطلب بهعنوان جایگزین توصیه پزشکان استفاده نکنید.


مدتی است بر اثر استفاده از داروی نظافت مطرح ( موبر) دچار التهاب در ناحیه آلت تناسلی شدهام که به صورت پوسته خشک سفید رنک در میآیند و کنده میشود اوایل فکر کردم بیماری پوستی قارچی هست با استفاده از داروهای ضد قارچ خوب نشد نمیدانم علت چیست . راهنمایی بفرمایید سپاسگذارم
سلام به شما
احتمالا حساسیت شدید پوستی هست. اما ممکنه عفونت هم ایجاد شده باشه. بهتره ضایعات معاینه و درمان لازم تجویز بشه.
سلام
پدرم از خارش پوست از زانو به پایین و ساق پا رنج می بره تا جایی که در اثر خاروندن زیاد زخم شده
تقریباً دوساله هر دکتری که شده رفتیم ولی همش مقداری قرص و پماد تجویز می کنند که بی اثر می باشد
لطفاً راهنمایی بفرمایید
سپاس از شما
سلام ابراهیم عزیز
نیاز به بررسی کامل از لحاظ علت ایجاد خارش، و درمان یا کنترل علت زمینهای هست.
اختلالات پوستی مختلف، اختلالات عروقی، دیابت، اختلال کبد، اختلال کلیوی، اختلالات تیروئید و… همگی میتونن علت خارش پوست باشن، در غیر اینصورت درمانها صرفا خاصیت تسکینی دارن.
سلام وقت شما بخیر
با تشکر از سایت هومکا
به شما پیشنهاد میکنم به دکتر مشایخی در مشهد مراجعه کنید